«Ningún paciente se quedará sin ser visto en atención primaria»
entrevista a elizabeth Hernández ·
La responsable del Servicio Canario de Salud explica las claves del cambio organizativo en los centros de saludElizabeth Hernández conoce bien los entresijos del Servicio Canario de Salud. No en vano lleva 30 años trabajando en distintos puestos. Primero, como médico en varios centros de salud; luego, en la gerencia de Atención Primaria y, finalmente, en la Dirección de Programas Asistenciales. Ahora, está al timón del sistema público de salud en Canarias.
- La mejora de la atención primaria es uno de sus principales objetivos. ¿Cómo se limitará el número de pacientes de las consultas médicas sin aumentar el exceso de demanda y la espera para acceder a una cita?
- El plan +AP es un plan en el que se lleva mucho tiempo trabajando y que intenta recoger la mayor parte de las demandas de muchos profesionales, algunos agrupados en asociaciones, otros en sociedades científicas e incluso hemos tenido reuniones fuera con la Sociedad Española de Medicina de Familia. Es decir, ha habido mucho trabajo para llegar al documento +AP. Ese documento, después de la pandemia y de la situación que se ha vivido en la atención primaria, necesitaba incorporar algunas medidas. Una muy demandada por los profesionales era tener una limitación en la agenda. Me gustaría que, de esa limitación en la agenda, no nos quedásemos solo con número; 34 consultas como máximo en medicina de familia y 28 en pediatría. Esa limitación viene acompañada de muchas más medidas que tienen que ir acompasadas y en paralelo. Empezaremos el 1 de marzo a hacer esas agendas reducidas pero, además, empezaremos a tener agendas fuera de horario de todos aquellos profesionales que, voluntariamente, se presten a hacerlo. Pero, además, en esos centros de salud donde ya se lleva tiempo trabajando se han reforzado las unidades administrativas, se han puesto agendas para los administrativos, se ha abierto la posibilidad de que enfermería resuelva algunas de las demandas que hay. Cuando empecemos a rodar en marzo, en esos centros que son críticos -porque ya sabemos que tienen unas demoras excesivas- se reforzará con otros profesionales para que se pueda atender el exceso de demanda... Es decir, es un paquete de medidas conjuntas.
- ¿Con qué objetivos?
- El primero es que los ciudadanos no se queden sin ser valorados y sin ser vistos. Lo segundo es que, justamente, pretendemos mejorar la demora. Hay centros que ya han conseguido este reto. Tenemos ejemplos en todas las islas de consultas de centros de salud que no atienden a 34 pacientes por jornada, sino a 30 e incluso a menos. Donde tenemos los puntos críticos, trabajaremos al mismo tiempo las agendas fuera de horario con las de médicos de refuerzo para absorber el exceso de demanda en las primeras semanas. A esto hay que sumar el apoyo de los auxiliares administrativos, el compromiso del personal de enfermería y el trabajo que tendremos que hacer a largo plazo - porque no vamos a ver resultados el 2 de marzo- de acompañar a la ciudadanía en todos esos mensajes.
- ¿Qué idea quieren trasmitir al paciente?
- Muchas veces, quien aporta valor al paciente no es el médico; puede ser la matrona, el trabajador social, la enfermera de enlace y el administrativo... Pueden ser otros profesionales, pero nos hemos acostumbrado a que, cuando tengo cualquier problema, es en la consulta médica donde lo voy a resolver; si no sé cuándo me van a ver en otro nivel asistencial, si no sé cómo tramitar una silla de ruedas, si no sé si tengo derecho a cobrar la incapacidad temporal a partir de x día... Hay una cantidad de demanda que hay que ordenar. Es un trabajo complejo y de ahí que tengamos que buscar todas las alianzas para ir de la mano de las sociedades científicas y de los profesionales.
-Los médicos de AP de las islas dicen que hay motivos para ir a la huelga, como en otras comunidades. ¿Cómo se ha evitado el conflicto?
-Aplicamos una estrategia casi desde el principio de la pandemia. En muchas comunidades se optó por un modelo para afrontar la pandemia muy distinto del que aplicamos aquí. Aquí no nos planteamos cerrar centros de salud, ni llevarnos a médicos de familia o pediatras a otros ámbitos. Aquí no nos planteamos que los consultorios locales no fueran accesibles. Aquí, tanto para afrontar la pandemia como la estrategia de vacunación, el pilar fundamental era la atención primaria. Eso requirió mucho esfuerzo, muchas reuniones, que ellos lideraran esa parte de la vacunación, los cribados, los despistajes, los seguimientos... En enero, febrero y marzo de 2022, en el momento más álgido de la pandemia, tuvimos reuniones con ellos y pusimos medidas para ayudarles a descongestionar, desburocratizar, a buscar el modelo que se había abandonado; por cada unidad de atención familiar o pediátrica, que siempre hubiera un médico de familia y una enfermera de referencia... Empezamos a trabajar en medio de lo peor de la pandemia en la incorporación del psicólogo y del trabajador social, y cómo podía eso mejorar la situación. Llevamos un trabajo de mucho tiempo.
- ¿Qué hicieron?
- Sacamos una instrucción que permitía respetar las vacaciones y los días libres de los profesionales, porque otros profesionales se podían apuntar voluntariamente a cubrir esa consulta mediante una instrucción. Nos hemos reunido muchas veces con asociaciones, colectivos, sociedades científicas, sindicatos, colegios... Precisamente estamos respondiendo a demandas, ideas y planes producto de esas reuniones. Valoro muy positivamente lo que tenemos en atención primaria en Canarias. Tenemos un gran compromiso de los profesionales. Las pruebas están ahí. No hemos tenido un preaviso de huelga, no ha habido una amenaza, no ha habido una ruptura del diálogo. Siempre ha habido ánimo de buscar alianzas y de tener sensibilidad por nuestra parte, porque realmente han estado sometidos a una presión muy importante. Solo en las consultas de los médicos de familia en el año 2022 tuvieron medio millón de consultas más que en 2021. ¡Medio millón más! En los primeros meses del año pasado tuvieron dos millones de consultas, ¡como si toda la población canaria hubiera pasado por los centros de salud en un mes y medio! No podemos más que estar agradecidos al trabajo que se ha hecho en atención primaria.
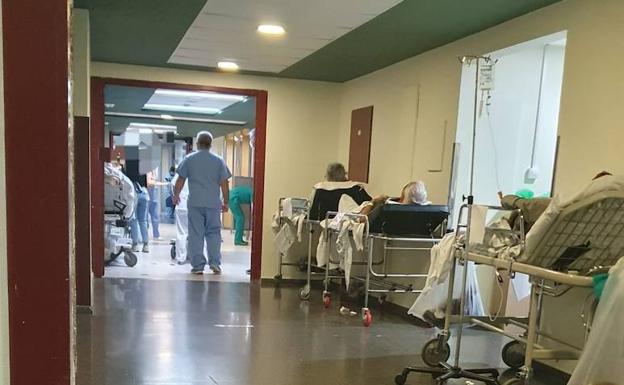
- Saltamos a la atención hospitalaria. Los servicios de urgencias están saturados. Ustedes reconocen el colapso e incluso han llegado a pedir disculpas a los pacientes. ¿Hay algún plan para actuar ante un problema que se está cronificando y extendiendo a todos los hospitales?
-La presión en urgencias está condicionada por la situaciones epidémicas. Sabemos que en estos primeros meses después de las vacaciones de navidad tuvimos una elevada incidencia, pero no solo subió un poquito el covid -que afortunadamente ahora mismo no está en esa situación- sino otro tipo de virus respiratorios. Si unimos estas situaciones a la realidad como comunidad autónoma que tiene unos índices de envejecimiento de los más altos que se están dando hoy en día, con una cronicidad que está impactando directamente sobre nuestra población, se produce unos incrementos y unas presiones que tensionan muchísimo el sistema sanitario y los servicios de urgencias. En algunos servicios de urgencias, además, sabemos que las infraestructuras no son las más adecuadas. En estos servicios de urgencia ya tenemos un plan. Estamos con el desarrollo que se va a producir en la zona del CULP (anexo al Insular) para mejorar las urgencias del complejo Materno-Insular. Estamos con obras en el servicio de urgencias de La Candelaria. Tenemos un proyecto para mejorar las urgencias de HUC. Afrontamos hace unos años mejoras en urgencias del Doctor Negrín. Tenemos que buscar proyectos que nos den una solución a largo plazo pero hasta entonces estamos trabajando internamente distintos protocolos, porque no es solo los pacientes que llegan a urgencias, sino la capacidad de drenar, de tener camas disponibles, de distribuir los recursos disponibles, de ser algo más potentes en la hospitalización a domicilio... Tenemos planes y protocolos pero es cierto que la realidad de nuestra población y la pandemia generan mucha tensión sobre el sistema sanitario y, en este caso y en momentos puntuales, en los servicios de urgencias.

- El concurso para licitar la demolición del CULP quedó suspendido y aún no se ha resuelto. ¿Cuándo se prevé derribar el edificio donde se ampliará el Insular?
- Todo eso sigue su curso y va bien. Simplemente se detectó que había que hacer una corrección del proyecto, entonces se paralizó y se modificó el pliego con el proyecto nuevo y sigue su curso.
- ¿Cuándo se derribará y qué previsión hay de iniciar las obras de ampliación?
- Tenemos dos proyectos importantes que verán la luz ya, alguno de ellos la próxima semana: la torre del Materno y el derribo del CULP. En el caso de la torre, ya se va a firmar el contrato estos días y, en del CULP, estamos pendientes de ver esa obra. En marzo se adjudicará. Hay plazos que, aunque queramos ir más deprisa, hay que cumplir en todos los procesos administrativos.
- ¿Por qué cesó a la gerente del hospital Insular Materno? ¿El cese de Alicia Martín estuvo detrás de su decisión?
- Los equipos directivos, fundamentalmente las gerencias que tienen la capacidad y la autonomía para gestionar en su ámbito, son cargos de confianza. Lo que se busca siempre es estar alineados con los objetivos asistenciales en un momento determinado. Reconociendo la dedicación que tuvo la gerente anterior a ese complejo durante toda la pandemia, en un momento determinado, varía la relación de confianza y la línea de gestión en la que podíamos ir no coincide, por lo que se decidió realizar un cambio en la gerencia.
- Otra infraestructura pendiente es el hospital de enfermedades emergentes del Juan Carlos I. En verano, el presidente de Canarias, Ángel Víctor Torres, lo visitó y estaba equipado Sin embargo, no se ha puesto en marcha. ¿Qué plan tienen?
- Esperamos que estos edificios empiecen a funcionar a principios de marzo. Pero, aparte de la infraestructura, aún quedan unos flecos para que se entregue la obra definitivamente y estamos trabajando en otras cuestiones como las telecomunicaciones, los teléfonos, los datos... Y algo muy importante: trabajar con los profesionales clínicos de los hospitales para determinar el perfil del paciente de este tipo de dispositivo. Tiene que tener unas características clínicas y unos protocolos establecidos; qué patología sufren, qué situación clínica tienen, qué haremos si sufren una descompensanción... Los profesionales han estado trabajando en este protocolo asistencial y rematando algunas cuestiones que nos permitan usar estos dispositivos con la seguridad clínica y asistencial necesaria.
- La mejora de la salud mental es otro de sus objetivos. Más allá de la introducción de la psicología en los centros de salud, ¿cuál es el reto en este ámbito?
- Hay dos retos claros en salud mental: uno es el tema del suicidio. Estamos constituyendo un comité intersectorial, porque entendemos que un problema de este ámbito no es solo sanitario. Necesitamos que educación, las fuerzas del estado, los servicios jurídicos se impliquen en una alianza con toda la sociedad civil y que sus responsables lideren la importancia que tiene el manejo del suicidio. Por otro lado, está el problema de la salud mental infantojuvenil. Estamos presenciando cómo, después de la pandemia, ha habido mucha población vulnerable, jóvenes y adolescentes, que se han visto muy afectados en una sociedad que cambia a un ritmo vertiginoso y que ahora mismo es un objetivo básico e importante ver cómo, entre todos, mejoramos esta situación que tenemos en todo el Estado. Tenemos que trabajar en los servicios de hospitalización de salud mental en para niños y adolescentes. En el hospital Materno ya tenemos una planta preparada y el HUC próximamente estará terminada. También buscamos que la red de salud infantojuvenil comunitaria tenga unidades específicas para tratar a los niños en espacios diferenciados de los adultos. Es un reto encontrar profesionales con la titulación requerida.

«Merece la pena dar continuidad al proyecto de este equipo»
- Llegó a la dirección del Servicio Canario de Salud tras el cese de Conrado Domínguez por su imputación en el caso Mascarillas. ¿Ha llegado a este cargo para levantar las alfombras o para continuar con su gestión?
- He llegado porque hay un proyecto que se empezó desde la incorporación del equipo directivo -que son muchas personas- y merecía la pena que ese proyecto tuviera continuidad. Así me lo pidió el consejero y a eso he llegado; a dar continuidad a un proyecto que siempre ha priorizado al Servicio Canario de Salud. Estamos hablando de un conjunto de profesionales y he llegado con una profunda lealtad hacia ellos después de 30 años de ejercicio profesional en el SCS, con un equipo que era el que estaba y que ha estado dispuesto a trabajar desde el minuto uno, con transparencia, con claridad y compromiso. Un equipo que, efectivamente, buena parte de él fue constituido por don Conrado Domínguez.
- ¿El caso Mascarilla ha supuesto un cambio en los protocolos de contratación o o no, se sigue haciendo todo igual?
- En el SCS no hay protocolos, lo que se hace es cumplir las leyes. En concreto, la Ley de Contratación y hay distintas leyes que, según la realidad, se van ajustando al momento de pandemia que estábamos, y se cumple la legislación vigente. Hay un equipo de técnicos y profesionales que velan para que en cualquier concurso, y en todos los procesos de licitación, se cumpla con la legislación vigente en cada momento y por parte de todos los profesionales del SCS.
- ¿Se aprendió algo de la pandemia?
- La pandemia supuso un aprendizaje para toda la sociedad. Aún estamos en un momento postraumático. El impacto en el ámbito sanitario es indudable. Nosotros, cada uno de los profesionales del SCS, nos volcamos. Gente que no cogió días, prolongó su jornada, que acompañaban a los pacientes solos. Los domingos iban a los centros de salud a ver cómo se iban a organizar... Todo el mundo se volcó sin pedir nada, como si fuera una situación de guerra donde la primera línea fue el ámbito sanitario. En Canarias lo hicimos bien. Las cifras están ahí.
Contenidos relacionados